以前の記事に書きましたが、筆者の父は8年前、肝臓がんの宣告を受けました。
約2年の闘病生活でしたが、父は検査の数値が驚くほど悪くなっても、一切弱音も愚痴も吐くことはありませんでした。
しかしただ一つだけ、入院するたびに何度も何度も繰り返し言ったことがあります。
目次
「家に帰りたい」父の病状と切実な願い
父の肝臓がんは、発覚当時すでにステージⅣ、ガン発見の原因となった本人曰く「ありえない痛み」は、ガンそのものの痛みであり、痛みが出たその時そのまま逝ってもおかしくなかったとまで医師に告げられました。
3か月ごとに動脈塞栓術という治療を繰り返し何とか2年が過ぎた頃、もう何度目かの高熱に歩くことすらできなくなり即入院に。
それでも父は何度も何度も「帰りたい」を繰り返します。
と主治医から切り出され、家族は決断を迫られました。

在宅医療の現実
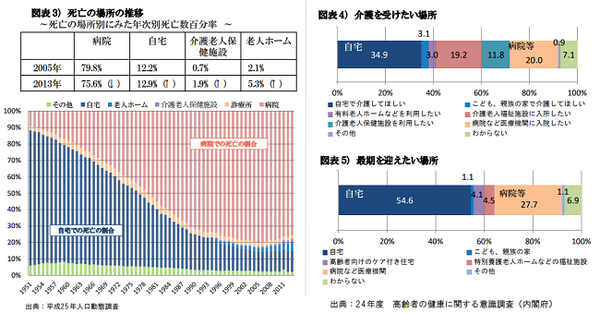
「在宅医療」は近年、メディアでも話題になっているため、ご存知の方も多いでしょう。しかし、実際人生最期のときを自宅で過ごし亡くなる方は全国平均12.9%です。
しかもこの数値は、グループホームやサービス付き高齢者住宅を含んでいるため、本当の意味での自宅死はもっと少ないと言えるでしょう。自宅で病人を看取ることは、万全ではありません。
しかし54%の人が家にいたいと望んでいるにも関わらず、叶わない。それが在宅医療の現実といえるかもしれません。
在宅医療と家族の日常
そうは言っても、いつ症状が急変するかもしれない病人を一人にはできません。当時我が実家は父と兄の二人暮らし、これまでの暮らし方を変える決断が必要でした。
在宅医療に踏み切るには、仕事と介護の両立をいかに成り立たせるか、悩む方は多いでしょう。
離職を考える前にぜひ理解しておきたいのが「育児休業、介護休業等育児又は家族介護を行う労働者の福祉に関する法律」(育児・介護休業法)です。
この法律では、会社の規模や業種を問わず、「介護休暇」と「介護休業」について定められています。
「介護休暇」
介護が必要な家族1人あたり1年5日まで休暇がとれます。
「介護休業」
要介護状態にある家族(配偶者、父母、子、配偶者の父母、また同居かつ扶養している祖父母、兄弟姉妹、孫)1人あたり、通算93日まで3回まで分割して取得できます。
この法律の「要介護状態」とは、負傷や疾病、精神上の障害により、2週間以上常時介護を必要とする状態のことであり、介護保険の要介護認定を受けていなくても認められる可能性があります。
また同法律では、
・ 深夜業の制限
・ 所定労働時間の短縮等の措置
についても定められており、会社がこれを理由に退職などを強要することは禁止されています。
介護休業中の収入

同法では介護休業期間中は、事業者が給与を支払う義務はないとされています。ただし、会社によっては支給されることもあるので、就業規則を確認しましょう。
さらに雇用保険に加入していれば、「1年以上の雇用期間がある」などの一定条件を満たすと
の「介護休業給付」が受けられます。
しかし実際受給できるのは事業主が、介護休業終了日の翌日から2か月後の月末までにハローワークに書類を提出をし、審査されて受給決定となるため、実際入金されるのは介護休業終了後になるので、ご注意ください。
参考:厚生労働省「育児・介護休業等に関する 規則の規定例」(pdf)
家族の不安への支え
在宅医療に対する一番の家族の不安は、患者本人の痛みや苦しみに対応できるかどうかです。自宅に帰っても辛い思いはさせたくありません。
筆者の場合、ケアマネージャーに「自宅に連れて帰りたい、自宅で看取りたい」と相談し、主治医を含めた三者で話し合い、ケアプランを再構築。
結果、
ということになりました。
ホスピスでの医療
ホスピスとは、末期がんやエイズなどの病気によるターミナルケアを行う施設です。病気に対する積極的な治療より、患者に痛みを和らげる緩和ケアが重視されます。
ホスピスを終の棲家とする方法もあります。
ただ、いざホスピスに入院となると、ホスピス=終末期という認識だけが患者本人にあると、気持ちがどの方向を向くか大変心配されますが、症状が落ち着けば在宅支援してくれる病院も存在します。
ホスピスで得たもの
父の場合、この入院は病気を治す治療でも緩和ケアでもなく、在宅医療に向かうための準備です。しかし、家族と父にとって大変大きな意味があるものでした。
ホスピス転院前、父はほとんど食事をとることができませんでした。そんな状態での転院後最初の食事の時間、看護師さんは父に「〇〇さん、今食事できますか?」と問いかけました。驚きました。
病院では、通常決まった時間に一斉に配膳されます。しかし、ここでは自宅のように父の体調に合わせて、食事の時間を配慮してもらえました。
また当時父が唯一口にできたのが「にゅうめん」でしたが、これまでは大勢と同じ時間に調理されるため、父の口に入る頃には汁気はなくなり団子状態です。
ところが、ここで運ばれてきた「にゅうめん」からは湯気が漂い、薬味が添えられ彩りの美しい温かいものでした。なんと、父は久しぶりに完食できました。

大の大人がたった1度の食事を完食した
それだけのことです。それでも家族にとって、どれだけ嬉しかったでしょうか。ホッとする一時でした。
さらに退院が迫ったある日、担当看護師さんは「ちょっと話しましょう」と声をかけてくれました。延々と一時間近く、病状に対する心配や悩みを話し、これからの暮らしにアドバイスを頂きました。
と励ましの声に、不安が少し和らぎます。在宅医療に向かう気持ちを、一歩前に踏み出せた気がしました。
自宅に帰った父
父はホスピスのベッドから一歩も歩かず、介護タクシーのストレッチャー、自宅の介護用ベッドと移動し家に帰ってきました。
しかし、もう歩くこともできず身の回りのことはもちろん、トイレや食事も一人ではできません。
訪問介護は介護者や家族の要望により、ケアプランが作成されます。
要介護度5の場合
・ 身体介護A 1日20~30分未満の排泄や体位変換、着替え、洗面などの身体介護(5回/週)
・ 身体介護B 1日1時間未満の身体介護(10回/週)
訪問看護(週/1回)
訪問入浴(週/1回)などが組み込まれます。

父の場合
1日2~3回介護ヘルパーさんが身の回りの世話に訪れ、元気に声がけをしてくれました。医師の訪問医療は週に1度程度あり、痛みをとる薬が処方されます。
また訪問看護では、実際、痰が絡んで苦しくなったとき、早朝にも関わらず家族のSOSにすぐさま対応してくださいました。
父の在宅医療は、多くの人たちに支えられていました。
訪問医療・訪問看護の選び方
在宅医療では、医師や看護師との距離が選択する上での大きなポイントです。
急を要する場合、すぐに対処できるには自宅から車で30分程度に医療機関があることが理想と言われています。
相談窓口
・今の病気でかかっている病院の「医療連携室」もしくは「相談室」
・近所の開業医、かかりつけ医
・市役所の介護保険担当
・ケアマネージャーもしくは介護支援事業所
・在宅介護支援センター
などがあります。
訪問看護では
看護師による健康状態の管理や医師の指示に基づく医療行為のほか
・ 理学療法士
・ 作業療法士
・ 言語聴覚士
などによるリハビリなども必要に応じ検討されます。利用には、かかりつけ医の指示書が必要です。
さいごに
在宅医療にして、本当に良かったかというと正直なところわかりません。
確かに自宅での医療行為は限りがあり、家族の精神的・肉体的負担は大きなものがあります。当時は一日を過ごすのが精いっぱいでした。
ただ、我が家の場合のように「家族が少ない、人手がない」ということは在宅医療をする上ではデメリットでしかない、とそれまでは考えていました。
しかし、ヘルパーさんからは「かえって遠慮なく、やりやすいよ」と言う声もあり、思い切って自宅に帰ってよかった、父の最期の願いをかなえられてよかった。そう強く思います。
また、病院では大勢の患者の一家族にすぎず、家族だけの看護生活は、疲労感が漂い暗く沈みがちです。一方自宅では医療・介護関係者はもちろん、親戚や近所の方など人の出入りが多くあります。
人と人との付き合い方が1対1であり、孤独感は薄れ、医療関係者に対してもより身近に感じられました。
たとえ寝たきりでも、当たり前に家にいた存在感

父が自宅で過ごした時間は、私たち家族にとっては「父が亡くなる」という現実を消化していくための時間だったような気がします。
限られた面会時間にとらわれず、他人を意識することなく、一晩中付き添った時間、たとえ寝たきりでも当たり前に家にいた存在感。6年たった今も、心に深く残っています。
多くの人が体験する介護、あなたはどんな過ごし方をしますか?(執筆者:吉田 りょう)