目次
「健康診断」受けていますか?
人生設計にとって健康状態がどうなのかということも、医療や介護費用の負担など考慮するために必要な要素です。
人生設計をゆとりあるものにするには資金計画のほかに、人間ドックや健康診断に定期的に受診し、自分の健康状態を知っておくことです。
平成26年国民健康・栄養調査(厚生労働省)では、過去1年間に健診を受診したの割合は、男性72.2%、女性62.9%でした。
未受診の方を年齢階級別にみると、男性では70歳以上が最も高く、女性では30歳代が最も高いという結果でした。
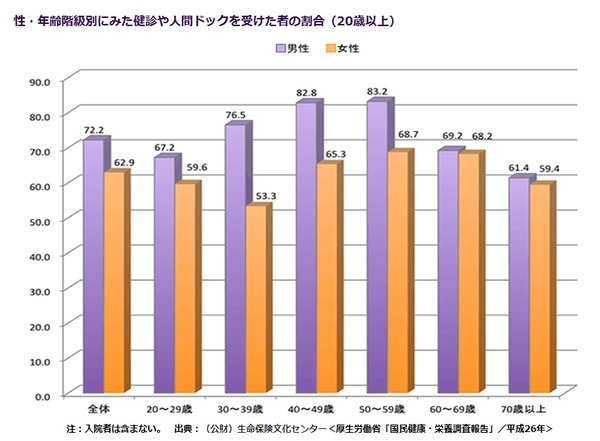
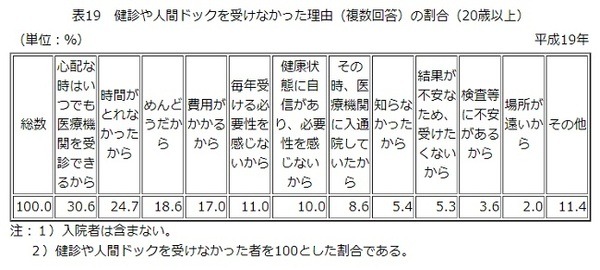
健診に行かない理由
・ 必要ない
・ 心配ない
・ 費用がない
・ 知らなかった
・ 遠い
など。
自分の健康を知る
会社員の方は、労働基準法があるので会社から受診の催促があるかもしれません。
しかし自営業や年金生活の人、パート勤めや専業主婦の方は、ついつい忙しかったりすると
ということがあるかもしれませんね。
そこで、健診以外に自分の健康状態を知る方法として「献血」をご紹介します。
「献血」は、社会貢献になり費用がかかりません。
全血献血は、40分程度の短時間で協力できます。
病気やけがで輸血や血漿分画製剤(けっしょうぶんかくせいざい)を必要とする患者さんのために、自分の血液を自発的かつ無償で提供する身近なボランティア活動です。
どうして「献血」で健康状態がわかるのか
献血センター・献血ルーム・献血バスで献血を行うと「感謝の気持ちのお礼」として、検査結果サービスを受けることができます。
受付時に検査結果の通知を希望します。
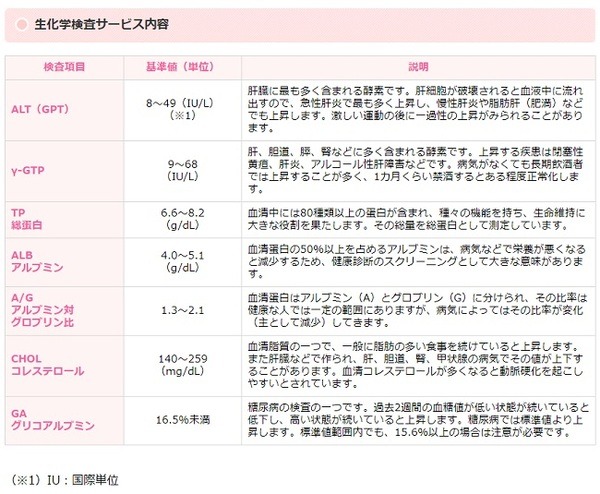
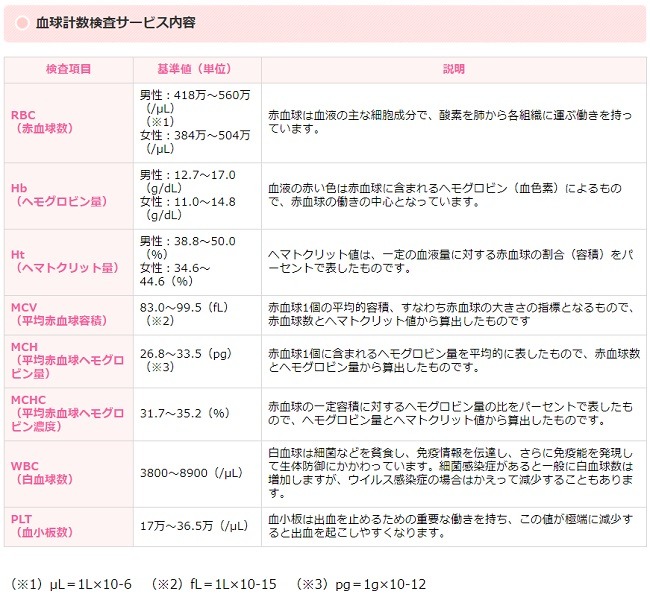
1. 生化学検査7項目と血球計数検査8項目の結果が、献血からおおむね2週間程度で親展(書簡の郵便)にて届きます。
2. B型・C型肝炎検査、梅毒検査、HTLV-1抗体検査の場合は、異常を認めた場合のみ、献血後1カ月以内に親展(書簡の郵便)にて届きます。
生化学検査サービス内容
血球計数検査サービス内容
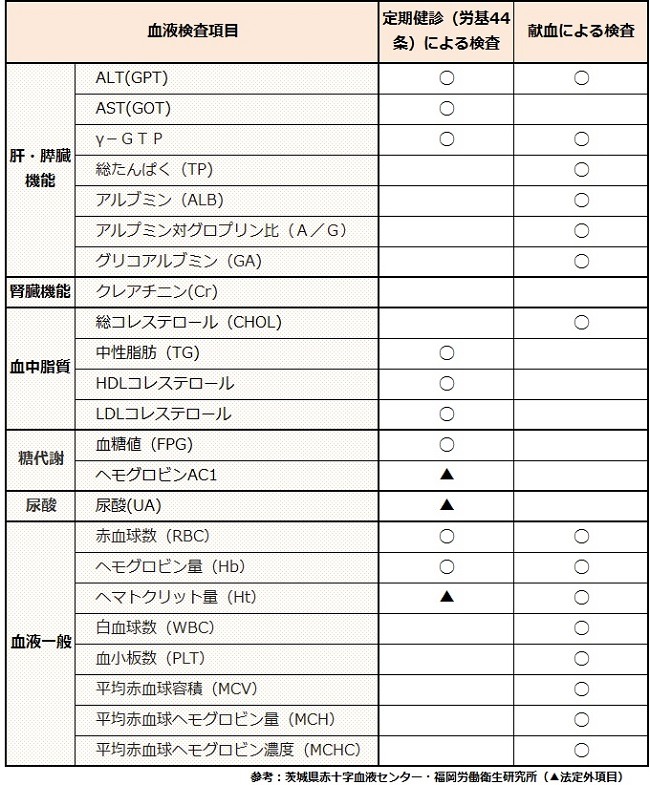
「献血」と「健診」の血液検査の違い
「献血」の検査項目は15項目です。
定期健診の血液検査項目と比べても、
・ 糖代謝と尿酸の項目がない
・ 脂質系の検査が総コレステロールだけ
ということを除いては、健康状態を知るには、ほどほど網羅されていると思います。
糖尿病関連検査が可能に
7項目の生化学検査の中には、
があります。
生活習慣や社会環境の変化に伴って急速に増加している糖尿病は、初期段階では自覚症状がないため気づかずに放置されていることが多い病気です。
長期間治療せずにいると糖尿病が悪化し、やがて神経障害や網膜症等の合併症を起こします。
糖尿病の予防には、自身の血糖値を定期的に検査することが有用であるため、定期的に献血をすることで糖尿病の予防や早期発見に役立てることができます。
病気の早期発見・治療で医療費の節約
「献血」をすれば「健診」を受けなくても良いということではありません。
できれば「健診」と「献血」両方を受診することをお勧めします。
たとえば、白血球が基準値よりも多い場合は細菌感染・がん・白血病などの疑いが、逆に基準値よりも少ない場合は重症感染症や再生不良性貧血の疑いがあります。
血液検査が1年より短期間周期でできると、病気の早期発見・治療がしやすくなります。
もちろん治療費も抑えることができ、医療費の節約につながるということです。
注意点
エイズウィルスや肝炎ウィルスの感染に不安がある方は、決して献血しないことです。
エイズウィルスや肝炎ウィルスの感染初期は、強い感染力を持つにも関わらず、検査で感染を判断できない時期があり、患者さんにウィルスを感染させてしまう恐れがあるからです。
エイズウィルスが心配な方は、お近くの保健所に問い合わせてください。匿名、無料で検査を受けることができます。
また、肝炎ウィルスが心配な方は「健診」の時に、追加で申し込めば612円で検査を受けることができます。
献血は、なぜ必要なのでしょうか?
現在、日本国内には輸血を必要とする人が1日3,000人いると言われており、いつでも患者さんに血液を届けられるように、毎日新しい血液を確保しなくてはいけません。
また、集められた血液は80%以上が、がんや白血病、再生不良性貧血などの病気と闘う患者さんの治療に使われています。
日本の生涯がん罹患率は約50%ですから、輸血は決して他人事ではありません。
科学が進歩した現代でも、
・ 血液は人工的に造ることができません。
・ 血液は生きた細胞であるため、長期間保存できません。
患者さんに安定的に血液を届けるためには、「献血」でたくさんの人から血液を集めるしかないのです。
「献血」する人が減少し、将来血液が不足する恐れがあります
献血協力者は年々減少傾向にあり、特に10代から20代の若い世代で顕著となっています。
2005年の10~30代の献血者数は約314万人でしたが、2015年には約201万人と、この10年間で約36%減少しています。
また、日本の献血可能な10~30代の人口は2015年時点で約3,273万人ですが、今後少子化が進むと、著しく減少していくことが予想されています。
一方で、輸血を受ける人の約8割を50歳以上が占めています。
今後、少子高齢化の進行によって、この数はますます増加すると予想され、このままでは医療に必要な血液が大幅に不足するおそれがあります。
平成26年に行われた日本赤十字社の推計によりますと、血液の需要がピークを迎える2027年には、全国で約85万人分の血液が足りなくなるとされています。
血液の安全性のために
献血は16歳から69歳(ただし65歳から69歳までの方は、60歳から64歳までの間に献血の経験がある方に限ります)までの健康な方であれば、健康への影響はほとんどありません。
しかし、健康状態が良くないときの献血は本人の健康を損なうおそれがあるうえ、輸血を受けた患者さんにも深刻な状況をもたらす場合があります。
そこで、両方を守るためにさまざまな基準や制限が設けられています。
したがって
副作用の大部分は軽度ですが、献血後に副作用があり医療機関の受診が必要となった際には、医療費等を補償する「献血者健康被害救済制度」があります。
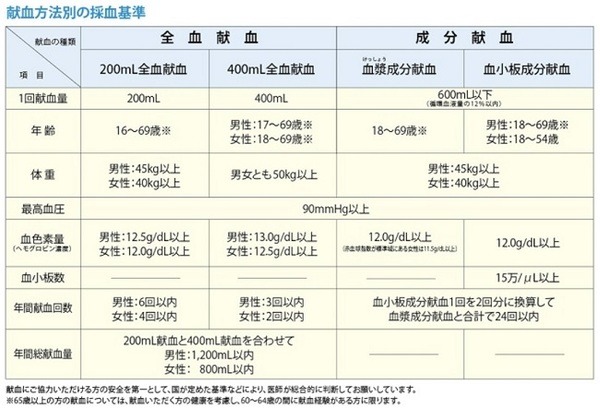
採血の種類
1. 血液のすべての成分を献血する「全血献血」(200mLまたは400mL)
2. 血液中の血漿(けっしょう)や血小板だけを献血する「成分献血」(血漿成分献血または血小板成分献血)
の大きく2つがあり、それぞれの種類によって採血基準が異なります。
採血基準
献血される方の健康を守るために基準が設けられています。
献血をできない状況の方
以下は主なものですが、不安な方は受付職員または検診医に相談されてください。
・ 3日以内に出血を伴う歯科治療を受けた方
・ 4週間以内に海外から帰国した方
・ 1か月以内にピアスの穴をあけた方
・ 1年以内に予防接種を受けた方
・ 3日以内に薬を服用、使用した方
など
「健康」も資産

今回、この記事を書くにあたって、14年ぶりに献血に行ってきました。
「輸血」を経験していると「献血」はできません。
一昨年、開頭手術をした時、輸血のリスク説明を受けていたのですが、「輸血」を受けたかどうかは、わかりませんでした。
検診医に相談したところ、
「3か月後に血液検査を受けた」
ことがない場合は、輸血をうけていないと説明され安堵しました。
献血前に検診医に相談できるのも健康状態を知る手段になるかもしれません。
老後資金をためるように、できるだけ早くから「検診」や「献血」をとおして健康という資産もためていきたいものです。
そうすることで、医療費の節約もゆとりのセカンドライフの実現も自然にできると思います。(執筆者:京極 佐和野)
参考:厚生労働省 「血液事業の情報ページ」 / 大阪府赤十字血液センターHP













